علت بیماری | علائم و نشانه ها | نحوه تشخیص | درمان | پیشگیری
کروتزفلد جاکوب چیست؟
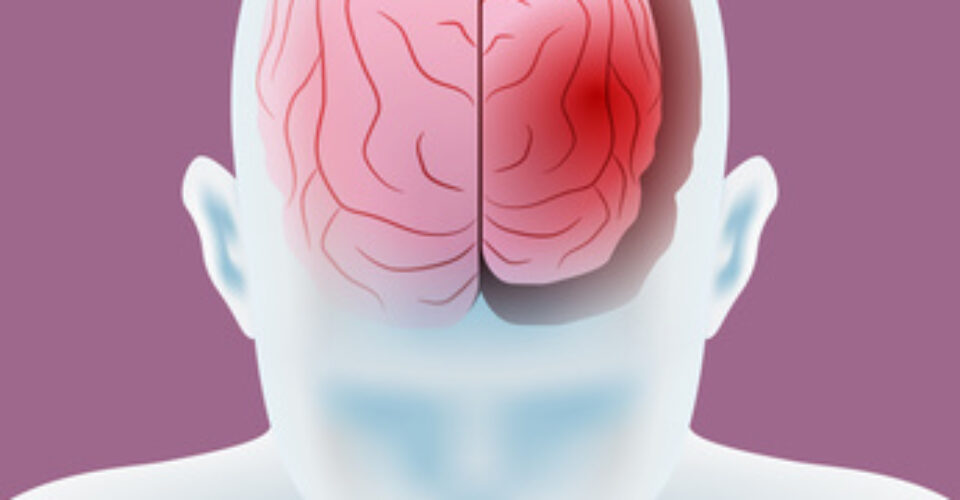
کروتزفلد جاکوب (به انگلیسی: Creutzfeldt-Jakob یا CJD) نوعی بیماری پیشرونده نورو دژنراتیو یا تخریب کننده عصب است که به سرعت و به شدت روی مغز اثر می گذارد.
این بیماری به تدریج سلول های مغز را از بین برده و باعث ایجاد سوراخ های ریزی در مغز می شود و بیماران مبتلا دچار آتاکسی یا مشکل در کنترل حرکات بدن، راه رفتن، گفتار غیر طبیعی و زوال عقل خواهند شد.
کروتزفلد جاکوب از بیماری های نادر کشنده است که طبق آمار به دست آمده، سالانه از هر یک میلیون نفر یک نفر به آن مبتلا می شود.
متاسفانه درمانی برای این بیماری وجود ندارد و فرد مبتلا معمولا بیش از یک سال بعد از بروز علائم بیماری زنده نخواهد ماند.
علائم این بیماری شبیه سایر اختلالات زوال عقل از جمله آلزایمر می باشد اما معمولا پیشرفت آن بسیار سریع تر است.
این بیماری اغلب در افراد بالای 60 سال دیده می شود و ابتلا به آن در سنین کمتر از 30 سال بسیار نادر است.
علت کروتزفلد جاکوب
کروتزفلد جاکوب (سی جی دی) و انواع آن به یک گروه گسترده از بیماری های مشترک میان انسان و حیوان به نام آنسفالوپاتی های اسفنجی قابل انتقال (TSE) تعلق دارند که به مرور زمان مغز را از بین می برند. این نام از سوراخ های اسفنجی گرفته شده که زیر میکروسکوپ قابل مشاهده بوده و در بافت های آسیب دیده مغزی ایجاد می شوند.
به نظر می رسد عامل بروز این بیماری و سایر TSE ها پروتئینی به نام پریون می باشد که اگرچه در حالت طبیعی بی ضرر است اما گاهی تغییر شکل پیدا کرده و عفونی می شود و در این مواقع می تواند به بدن آسیب برساند.
این بیماری در دهه 1990 نظرها را به سوی خود جلب کرد، زمانی که تعدادی از مردم انگلستان بعد از خوردن گوشت گاوهای آلوده دچار نوع خاصی از بیماری CJD به نام vCJD شدند. با این وجود نوع کلاسیک بیماری CJD ارتباطی با گوشت آلوده ندارد.
vCJD نادرترین نوع کروتزفلد جاکوب محسوب می شود.
علائم کروتزفلد جاکوب
دوره نهفتگی بیماری کروتزفلد جاکوب طولانی است به طوری که ممکن است علائم آن بعد از 40 سال و زمانی که سلول های مغزی از بین می روند در فرد ظاهر شود اما بعد از ظاهر شدن علائم، به سرعت و در عرض چند هفته وضعیت سلامت بیمار رو به وخامت رفته و معمولا بیمار بیش از یک سال پس از آن زنده نخواهد ماند.
بیماری CJD با علائم زوال ذهنی که به سرعت و معمولا طی چند ماه رخ می دهد شناخته می شود. علائم اولیه این بیماری معمولا شامل موارد زیر می باشد:
- تغییرات شخصیتی
- اضطراب
- افسردگی
- از دست دادن حافظه
- اختلال در فکر کردن
- تاری دید یا نابینایی
- بی خوابی
- مشکل در صحبت کردن
- مشکل در بلع
- حرکات ناگهانی و تشنجی
با پیشرفت بیماری، علائم روانی آن نیز تشدید پیدا می کند و در نهایت اغلب بیماران به حالت کما می روند. مواردی همچون نارسایی قلبی، نارسایی تنفسی، ذات الریه یا سایر عفونت ها معمولا منجر به مرگ بیمار خواهد شد.
علائم روانی در افراد مبتلا به vCJD ممکن است در ابتدای بیماری بسیار برجسته تر باشد و مواردی همچون زوال – از دست دادن قدرت تفکر، استدلال و به خاطر سپردن چیزها – به مرور و با تشدید بیماری ظاهر خواهد شد.
علاوه بر این vCJD برخلاف CJD بیشتر در افراد جوان تر دیده می شود و مدت زمان بیماری نیز کمی طولانی تر و بین 12 تا 14 ماه می باشد.
آیا کروتزفلد جاکوب مسری است؟
همان طور که قبلا اشاره کردیم خطر ابتلا به کروتزفلد جاکوب کم است و این بیماری از طریق سرفه، عطسه، لمس کردن یا تماس جنسی قابل انتقال نمی باشد.
سه راه انتقال این بیماری به صورت انتقال پراکنده، ارثی و اکتسابی می باشد.
1. CJD پراکنده
در 85 درصد موارد، کروتزفلد جاکوب بدون هیچ علت واضحی رخ می دهد که به آن CJD پراکنده می گویند.
2. CJD ارثی
بین 5 تا 10 درصد موارد، بیماری کروتزفلد جاکوب از نوع ارثی است و به دلیل تغییر در ژن های کنترل کننده تشکیل پروتئین های پریون رخ می دهد. ممکن است فرد مبتلا دارای سابقه خانوادگی ابتلا به این بیماری بوده یا یک جهش در سلول های تخمک یا اسپرم باعث شود که فرزندان یک خانواده در معرض ابتلا به این بیماری قرار بگیرند.
اگرچه پریون ها حاوی اطلاعات ژنتیکی نیستند و برای تکثیر نیازی به ژن ها ندارند اما جهش ژنی می تواند باعث بروز عملکرد غیر طبیعی در پریون ها شود.
با این وجود همه کسانی که دچار جهش در ژن مرتبط با پروتئین پریون هستند به این بیماری دچار نخواهند شد.
3. CJD اکتسابی
هیچ مدرکی مبنی بر این که یکی از انواع کروتزفلد جاکوب بتواند از شخصی به شخص دیگر سرایت کند وجود ندارد اما به نظر می رسد برخی تکنیک های پزشکی به دلیل قرار گرفتن فرد در معرض بافت آلوده انسانی با انتقال این بیماری مرتبط باشند از جمله:
- پیوند قرنیه
- کاشت الکترود
- پیوند مننژیال که نوعی پیوند در قسمت پوشش بیرونی مغز است
- استفاده از هورمون رشد انسانی
از سوی دیگر از آن جا که روش های استریلیزاسیون استاندارد باعث از بین رفتن پریون های غیر طبیعی نمی شوند تعداد کمی از موارد ابتلا به این بیماری، بعد از عمل جراحی مغز و به دلیل استفاده از ابزارهای آلوده رخ می دهد. ابتلا به CJD به دلیل استفاده از روش های پزشکی به نام CJD ازتروژنیک نیز شناخته شده است.
نوع vCJD نیز معمولا با خوردن گوشت گاو آلوده به بیماری جنون گاوی مرتبط است.
عوامل خطر زای کروتزفلد جاکوب
کروتزفلد جاکوب در اغلب موارد به دلایل ناشناخته رخ می دهد و هیچ عامل خطرزای خاصی به عنوان علت اصلی بیماری معرفی نشده با این وجود به نظر می رسد برخی عوامل با انواع مختلف این بیماری مرتبط باشند، از جمله:
سن
انواع مختلف کروتزفلد جاکوب ممکن است در سنین مختلف رخ دهند، به عنوان مثال ابتلا به CJD پراکنده معمولا در سنین بالاتر و حدود 60 سالگی رخ می دهد در حالی که CJD ارثی کمی زودتر و vCJD معمولا در افراد بسیار جوان تر و در دهه بیست زندگی دیده می شود.
ژنتیک
ابتلا به CJD ارثی به دلیل نوعی جهش ژنتیکی رخ می دهد، این بیماری به صورت اتوزومی غالب به ارث می رسد به این معنا که برای ابتلا به آن تنها نیاز به ارث بری یک کپی از ژن جهش یافته از هر دو والدین می باشد.
در صورتی که فردی دچار جهش ژنتیکی باشد احتمال آن که آن را به فرزند خود انتقال دهد 50 درصد می باشد.
قرار گرفتن در معرض بافت آلوده
به عنوان مثال افرادی که هورمون رشد انسانی مشتق شده از غده هیپوفیز انسانی دریافت کرده یا کسانی که پیوند مننژیال انجام داده اند ممکن است بیشتر در معرض خطر ابتلا به CJD ازتروژنیک قرار داشته باشند.
عوارض کروتزفلد جاکوب
بیماری کروتزفلد جاکوب نیز مانند سایر علل بروز زوال عقل به شدت روی مغز و بدن اثر می گذارد، اگرچه این بیماری و انواع آن معمولا بسیار سریع تر پیشرفت می کنند.
افراد مبتلا به این بیماری معمولا از دوستان و خانواده جدا می شوند و در نهایت توانایی تشخیص و ارتباط با آن ها را از دست می دهند.
این افراد همچنین قدرت مراقبت از خود را از دست داده و در نهایت بسیاری از آن ها به حالت کما وارد شده و از دنیا می روند.
تشخیص کروتزفلد جاکوب
هیچ آزمایش خاصی برای تشخیص ابتلا به کروتزفلد جاکوب وجود ندارد. برای تشخیص دقیق این بیماری تنها می توان از بیوپسی مغزی استفاده کرد که خطر انجام آن برای بیماران – تا زمانی که زنده هستند – بسیار زیاد است.
با این وجود می توان از برخی آزمایش ها برای رد کردن علل احتمالی دیگر و پیدا کردن علت اصلی بروز علائم مذکور استفاده کرد، از جمله:
معاینه فیزیکی؛ پزشک به دنبال علائم اسپاسم های عضلانی در بیمار بوده و رفلاکس های او را بررسی می کند
بینایی سنجی؛ با این روش نابینایی جزئی که ممکن است بیمار متوجه آن نشده باشد تشخیص داده می شود
الکتروانسفالوگرام؛ با این تکنیک تکانه های الکتریکی غیر طبیعی مشخص می شود
سی تی اسکن یا ام آر آی؛ از این روش های پزشکی برای رد کردن احتمال سکته مغزی به عنوان عامل بروز علائم استفاده می شود
آزمایش مایع نخاعی؛ در این روش مایع نخاعی بیمار آزمایش می شود تا علل احتمالی دیگر زوال عقل بررسی و رد شود، این تکنیک نشان می دهد که آیا عفونت یا افزایش فشار در سیستم عصبی مرکزی وجود دارد یا خیر
اگر پروتئین 3-3-14 در مایع نخاعی یافت شود و شخص علائم معمول بیماری را از خود نشان دهد احتمال زیادی دارد که به بیماری CJD مبتلا شده باشد.
درمان کروتزفلد جاکوب
متاسفانه درمانی برای بیماری کروتزفلد جاکوب وجود ندارد و هیچ دارویی نمی تواند آن را کنترل کرده یا سرعت پیشرفت بیماری را کاهش دهد لذا اقدامات درمانی انجام شده تنها در جهت تسکین علائم و راحتی هرچه بیشتر بیمار می باشد.
به عنوان مثال مصرف داروهای مسکن به تسکین درد کمک کرده و مصرف کلونازپام و سدیم والپروات باعث کاهش حرکات غیر ارادی مانند گرفتگی عضلانی می شود.
همچنین در مراحل پایانی بیماری و برای جلوگیری از بروز زخم بستر لازم است بیمار به صورت مرتب جا به جا شود، در این شرایط معمولا از سوند برای تخلیه ادرار استفاده شده و تغذیه بیمار با کمک مایعات داخل وریدی انجام می شود.
پیشگیری از کروتزفلد جاکوب
اقدامات پیشگیرانه شامل استریلیزاسیون کلیه تجهیزات پزشکی برای از بین بردن عوامل ایجاد کننده بیماری می باشد. همچنین لازم است از پیوند قرنیه از کسانی که سابقه ابتلا به این بیماری را داشته یا در معرض ابتلا به آن بوده اند خودداری شود.
در حال حاضر در اکثر کشورها دستورالعمل های دقیقی برای نحوه کنترل گاوهای آلوده و محدودیت های تغذیه ای اعمال شده تا از انتقال سایر انواع بیماری های TSE به انسان جلوگیری شود. به عنوان مثال به افرادی که در تماس با بیماران مبتلا به CJD هستند توصیه می شود:
- زخم های باز، بریدگی ها و خراش های پوستی خود را بپوشانند
- هنگام تماس با بافت، خون یا مایعات بدن بیمار مبتلا از دستکش استفاده کنند
- هنگام تماس با بیمار لباس یک بار مصرف به تن کنند
- برای جلوگیری از پاشیده شدن مایعات آلوده از پوشش صورت، محافظ چشم یا ماسک استفاده کنند
- از تجهیزات استریل کننده در نزدیک بیماران استفاده کنند
منابع: medicalnewstoday – mayoclinic